- 01) Executive Talk: Enhancing health science education with Standardized Patients (SPs) (245 views)
- 02)ผู้ป่วยมาตรฐานกับการศึกษาวิทยาศาสตร์สุขภาพ (Standardized Patients and health science education) (154 views)
- 03) Learning theories and the uses of Standardized Patients in Medical Schools (358 views)
- 04) การออกแบบสถานการณ์ผู้ป่วยมาตรฐานอย่างมีประสิทธิภาพ: แนวทางเชิงปฏิบัติผ่าน 7 องค์ประกอบ (116 views)
- 05) Assessment with Standardized Patients (120 views)
- 06) Standardized Patients Quality Improvement Project จากผู้ป่วยจำลองสู่ผู้ป่วยมาตรฐาน (133 views)
- 07) Message from Deputy Dean (92 views)
- 08) Students' voice: The Learners' Viewpoints on Standardized Patients (99 views)
- 09) เชิด-ชู: ผู้ได้รับรางวัลอายุรแพทย์ดีเด่น ด้านครูแพทย์ ประจำปี 2568 (100 views)
- 10) สับ สรรพ ศัพท์: High Fidelity Simulation, Role-Portrayal, Pre-Brief, Debriefing (108 views)
- 11) Educational Movement: Improving quality of Standardized patients in Thailand (98 views)
- 12) SHEE Sharing: Is the use of standardized patients more effective than role-playing in medical education? A meta-analysis (109 views)
- 13) SHEE Research: Action Research (112 views)
- 14) Click&Go with Technology: Virtual Standardized Patient: What They Can—and Cannot—Replace (104 views)
14
Click&Go with Technology: Virtual Standardized Patient: What They Can—and Cannot—Replace
ผู้ช่วยอาจารย์
ศูนย์ความเป็นเลิศด้านการศึกษาวิทยาศาสตร์สุขภาพ (SHEE)
คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล

ความก้าวหน้าของเทคโนโลยีควบคู่กับการจัดการเรียนการสอนแบบ simulation-based learning ได้ทำให้แนวคิดการเรียนการสอนด้วยผู้ป่วยจำลองไม่ได้จำกัดอยู่เพียง Standardized Patients (SPs) ที่เป็นมนุษย์จริง หรือหุ่นจำลองในศูนย์ simulation อีกต่อไป หากแต่ขยายไปสู่ Virtual Standardized Patients (VSP) ซึ่งเป็นผู้ป่วยจำลองในรูปแบบดิจิทัลที่สามารถโต้ตอบได้ และเปิดโอกาสให้ผู้สอนออกแบบสถานการณ์การการเรียนรู้ได้อย่างยืดหยุ่นและละเอียดมากขึ้น เมื่อพิจารณางานวิจัยที่เกี่ยวข้องจะพบว่า หลักฐานเชิงประจักษ์มีแนวโน้มสอดคล้องกันว่า Virtual Patients สามารถยกระดับผลลัพธ์การเรียนรู้ด้านความรู้และทักษะทางคลินิก (โดยเฉพาะ clinical reasoning) ได้อย่างมีนัยสำคัญเมื่อเทียบกับการสอนแบบดั้งเดิม และมักให้ผลลัพธ์ที่ดียิ่งขึ้นเมื่อถูกนำมาใช้ในรูปแบบ blended learning ร่วมกับการเรียนการสอนในชั้นเรียน1,2
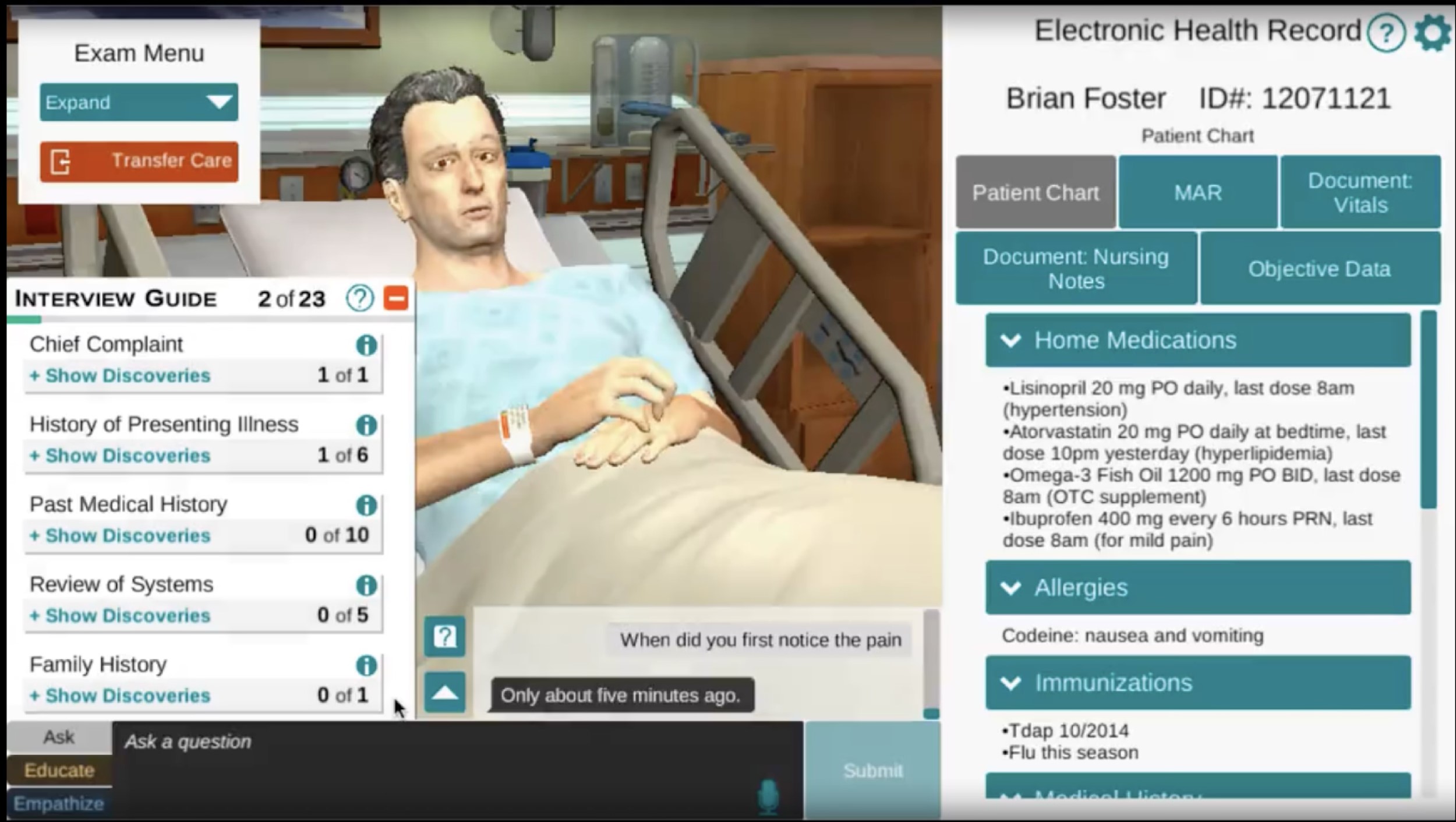
Figure 1 Shadow Health Application by Elsevier
อย่างไรก็ตาม ประสิทธิผลที่รายงานในงานวิจัยดังกล่าว ไม่ได้หมายความว่าเทคโนโลยีจะสามารถทำหน้าที่ทดแทน SP ที่เป็นมนุษย์จริงได้ในเชิงการศึกษาอย่างสมบูรณ์ เนื่องจาก SP มีคุณค่าเฉพาะในมิติด้านอารมณ์ ความไม่แน่นอนของสถานการณ์ และความเป็นพลวัตของปฏิสัมพันธ์ระหว่างมนุษย์ ซึ่งล้วนเป็นหัวใจสำคัญของการเรียนรู้ด้านการสื่อสารทางคลินิกและ ความเป็นมืออาชีพ (professionalism) ดังนั้น บทความนี้จึงนำเสนอกรอบแนวคิดในการใช้ VSP เป็นเครื่องมือสนับสนุนการเรียนรู้ในบริบทของโรงเรียนวิทยาศาสตร์สุขภาพ ผ่านสามประเด็นหลัก ได้แก่ (1) สิ่งที่ VSP สามารถทำได้ แต่ SP ไม่สามารถทำได้ (2) ข้อจำกัดเชิงการศึกษาของ VSP และ (3) กรอบแนวคิดสำหรับการใช้ VSP ในการเรียนการสอน
สิ่งที่ Virtual Standardized Patients (VSP) สามารถทำได้ แต่ Standardized Patients (SPs) มนุษย์จริงทำได้จำกัด
บทบาทสำคัญของ VSP คือการสนับสนุนการเรียนรู้ในลักษณะที่ SP ที่เป็นมนุษย์จริงมีข้อจำกัดในเชิงโครงสร้างของระบบการจัดการเรียนการสอน ประการแรก VSP ช่วยให้ผู้เรียนสามารถฝึกซ้ำได้ไม่จำกัด (unlimited repetition) และเรียนรู้ตามจังหวะของตนเอง โดยไม่ถูกจำกัดด้วยเวลา บุคลากร หรือทรัพยากรของศูนย์ simulation ประการที่สอง VSP ช่วยเพิ่มระดับความปลอดภัยทางจิตใจของผู้เรียน (psychological safety) ในช่วงเริ่มต้นของการฝึก โดยช่วยลดแรงกดดันจากความกลัวที่จะถูกตัดสินต่อหน้าผู้อื่น ไม่ว่าจะเป็นจากเพื่อนร่วมชั้นเรียนหรือจาก SP ซึ่งอาจทำให้ผู้เรียนไม่กล้าลองผิดลองถูกในสถานการณ์จริง ทั้งนี้ การฝึกทักษะต่าง ๆ กับ VSP ยังช่วยให้ผู้เรียนสามารถจดจ่อกับการฝึกทักษะนั้น ๆ ได้มากขึ้น โดยลดสิ่งรบกวนและปัจจัยแวดล้อมอื่น ๆ ออกไป ประการสุดท้าย VSP เหมาะสมอย่างยิ่งต่อการพัฒนาทักษะในระยะเริ่มต้น โดยเฉพาะทักษะเชิงโครงสร้าง เช่น การตั้งคำถาม การซักประวัติ หรือ clinical reasoning ก่อนที่ผู้เรียนจะก้าวไปสู่การฝึกปฏิสัมพันธ์ที่มีความซับซ้อนและมีพลวัตเชิงอารมณ์กับ SP
ข้อจำกัดเชิงการศึกษาของ VSP
แม้ VSP จะมีศักยภาพในการสนับสนุนการเรียนรู้ด้านโครงสร้างกระบวนการทางคลินิกและการคิดเชิงเหตุผล แต่ข้อจำกัดสำคัญของ VSP อยู่ที่ความไม่สมบูรณ์ของประสบการณ์เชิงมนุษย์ (human authenticity) โดยเฉพาะในมิติของความเข้าอกเข้าใจ (empathy) ซึ่งในสภาพแวดล้อมดิจิทัลมักถูกจำลองผ่านสคริปต์หรือรูปแบบการตอบสนองที่ตั้งโปรแกรมไว้ล่วงหน้า มากกว่าการเป็นประสบการณ์เชิงสัมพันธ์ที่เกิดขึ้นจริงระหว่างบุคคล การเรียนรู้ด้านการสื่อสารทางคลินิกและความเป็นวิชาชีพ (professionalism) ซึ่งต้องอาศัยการอ่านอารมณ์ น้ำเสียง ภาษากาย และการปรับตัวตามบริบท จึงมีข้อจำกัดเมื่อเกิดขึ้นผ่าน VSP ที่ไม่สามารถถ่ายทอดความละเอียดอ่อนเชิงอารมณ์ได้อย่างเทียบเท่าปฏิสัมพันธ์กับมนุษย์จริง
นอกจากนี้ VSP ยังมีข้อจำกัดด้านความไม่แน่นอนของสถานการณ์ (unpredictability) เนื่องจากการตอบสนองของผู้ป่วยเสมือนจริงมักอยู่ภายใต้กรอบทางเลือกที่ถูกออกแบบไว้ล่วงหน้า แม้จะใช้เทคโนโลยีขั้นสูงหรือปัญญาประดิษฐ์ (AI) เข้ามาช่วยเพิ่มความหลากหลายของการโต้ตอบ แต่ก็ยังไม่สามารถสะท้อนความคาดเดาไม่ได้ของพฤติกรรมผู้ป่วยจริงในบริบททางคลินิก ซึ่งเป็นองค์ประกอบสำคัญของการเรียนรู้เพื่อรับมือกับสถานการณ์จริงในระบบบริการสุขภาพ
ประเด็นสุดท้ายที่เป็นข้อจำกัดของ VSP คือความตื้นเขินของมิติทางวัฒนธรรมและบริบททางสังคม (cultural and contextual nuance) ซึ่งมักถูกทำให้เป็นแบบแผนเดียวกันเพื่อความสะดวกในการออกแบบระบบ ส่งผลให้ผู้เรียนอาจได้รับประสบการณ์การเรียนรู้ที่ลดทอนความหลากหลายของประสบการณ์ผู้ป่วยจริงในสังคมที่มีความแตกต่างทางภาษา วัฒนธรรม ความเชื่อ และบริบททางสังคมเศรษฐกิจ ข้อจำกัดเหล่านี้ชี้ให้เห็นว่า VSP เหมาะสมในฐานะเครื่องมือสนับสนุนการฝึกทักษะเชิงกระบวนการและการคิดเชิงโครงสร้าง แต่ไม่ควรถูกใช้เป็นพื้นที่หลักสำหรับการพัฒนาทักษะด้านความสัมพันธ์ระหว่างบุคคล การสื่อสารเชิงลึก และความอ่อนไหวต่อบริบททางวัฒนธรรม ซึ่งยังคงต้องอาศัยการเรียนรู้ผ่าน SP ที่เป็นมนุษย์จริงเป็นหลัก
กรอบแนวคิดสำหรับการใช้ VSP ในการเรียนการสอน
ในส่วนนี้ ผู้เขียนได้สังเคราะห์ผลการวิจัยของ Fąferek et al. ซึ่งดำเนินการศึกษาโดยวิธีการทบทวนวรรณกรรมอย่างเป็นระบบ (systematic review) ของงานวิจัยจากหลากหลายสถาบันในหลายประเทศ ว่าด้วยการบูรณาการ Virtual Standardized Patients (VSPs) เข้าสู่หลักสูตรการศึกษาด้านวิทยาศาสตร์สุขภาพ ทั้งนี้ จุดประสงค์ของการนำผลวิจัยดังกล่าวมาใช้เป็นกรอบแนวคิด คือเพื่อช่วยให้ผู้อ่านมีแนวทางเชิงปฏิบัติ (practical framework) สำหรับการนำ VSP ไปประยุกต์ใช้ในบริบทของตนเองได้อย่างเป็นรูปธรรมและเหมาะสมกับบริบททางการศึกษา
หลักการสำคัญของการใช้ VSP ในการเรียนการสอน คือการออกแบบเชิงระบบให้ VSP ถูกบูรณาการอยู่ภายในโครงสร้างของการเรียนรู้แบบผสมผสาน (blended learning) และสอดคล้องกับจุดประสงค์และประสบการณ์การเรียนรู้หลักของรายวิชา โดยสามารถสรุปเป็นแนวทางทางการเรียนการสอนได้ 6 ประการ ได้แก่
1. กำหนดเป้าหมายและตำแหน่งในหลักสูตร (Goal & Curricular Placement) ระบุให้ชัดเจนว่า VSP จะรับผิดชอบผลลัพธ์การเรียนรู้ใด (เช่น clinical reasoning, history-taking) และควรถูกวางไว้ในช่วงใดของหลักสูตร (เช่น ระยะเตรียมความพร้อมก่อนการฝึกกับ SPs มนุษย์จริง) เพื่อหลีกเลี่ยงการใช้ซ้ำซ้อนหรือการกำหนดบทบาทที่คลาดเคลื่อน
2. ออกแบบความสอดคล้องเชิงโครงสร้าง (Alignment) เชื่อมการใช้ VSP เข้ากับ learning objectives วิธีการจัดการเรียนการสอน และการประเมินผล เพื่อให้กิจกรรม VSP เป็นส่วนหนึ่งของเส้นทางการเรียนรู้ (curricular/learning pathway) อย่างเป็นระบบ ไม่ใช่กิจกรรมเสริมที่แยกส่วนออกจากโครงสร้างหลักสูตร
3. กำหนดรูปแบบกิจกรรมการเรียนรู้ (Learning Activities & Modality Mix) วางบทบาทของ VSP เป็นพื้นที่ฝึกซ้อมเชิงการคิดและเชิงกระบวนการ (cognitive/procedural rehearsal) ควบคู่กับกิจกรรมการเรียนรู้อื่น (เช่น discussion, case-based learning) และใช้ SPs มนุษย์จริงสำหรับการพัฒนาทักษะที่ต้องอาศัยปฏิสัมพันธ์เชิงมนุษย์และมิติทางอารมณ์
4. ออกแบบการประเมินและการสะท้อนคิด (Assessment & Guided Reflection) ใช้หลักฐานจากการโต้ตอบกับ VSP เป็นข้อมูลป้อนกลับเชิงโครงสร้าง (structured feedback) และจัดกิจกรรม reflection เพื่อเชื่อมโยงประสบการณ์จากสภาพแวดล้อมดิจิทัลกับการปฏิบัติจริง
5. จัดสภาพแวดล้อมที่เอื้อต่อการใช้งาน (Enablers) เตรียมการปฐมนิเทศ (orientation) สำหรับผู้สอนและผู้เรียน การจัดสรรเวลา การสนับสนุนด้านเทคนิค และการใช้ทรัพยากรอย่างคุ้มค่า เพื่อลดอุปสรรคเชิงโครงสร้างที่อาจบั่นทอนคุณค่าทางการเรียนรู้
6. การประกันคุณภาพและความยั่งยืน (Quality Assurance and Sustainability) วางกลไกติดตามคุณภาพการบูรณาการ VSP ความสอดคล้องกับหลักสูตร และการทบทวนปรับปรุงอย่างต่อเนื่อง เพื่อให้ VSP เป็นองค์ประกอบถาวรของการออกแบบการเรียนรู้แบบผสาน (blended pedagogy) มากกว่าการเป็นนวัตกรรมเชิงเทคนิคในระยะสั้น³
ผลงานวิจัยดังกล่าวเป็นส่วนหนึ่งของโครงการ International Collection of Virtual Patients (iCoViP) ซึ่งมุ่งพัฒนาองค์ความรู้ เครื่องมือ และเครือข่ายความร่วมมือระหว่างสถาบันในการใช้ virtual patients อย่างมีคุณค่าทางการศึกษา ผู้เขียนจึงขอเชิญชวนให้ผู้อ่านทบทวนและเห็นความสำคัญว่าแก่นแท้ของนวัตกรรมด้านเทคโนโลยีการศึกษา มิได้อยู่ที่ตัวเทคโนโลยีเพียงอย่างเดียว หากแต่อยู่ที่ความตั้งใจในการออกแบบโครงสร้างหลักสูตรการศึกษาที่แข็งแกร่ง และการจัดประสบการณ์การเรียนรู้ที่มีความหมายต่อผู้เรียนอย่างแท้จริง
References
2. Dávidovics A, Dávidovics K, Hillebrand P, et al. Virtual patient simulation to enhance medical students’ clinical communication and decision-making skills: a pilot study. BMC Med Educ. 2026;26:171. doi:10.1186/s12909-025-08507-7.
3. Fąferek J, Cariou PL, Hege I, et al. Integrating virtual patients into undergraduate health professions curricula: a framework synthesis of stakeholders’ opinions based on a systematic literature review. BMC Med Educ. 2024;24:727. doi:10.1186/s12909-024-05719-1.
ดร.ศุภกิจ บุญเอนกพัฒน์
ผู้ช่วยอาจารย์ ศูนย์ความเป็นเลิศด้านการศึกษาวิทยาศาสตร์สุขภาพ (SHEE)
คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล
email :











