- 01) Executive Talk: Educating Health Systems Science in a Medical School (432 views)
- 02) Teaching Health Systems Science and Systems Thinking for Complex Problem-Solving in Health Systems (599 views)
- 03) ปัจจัยสำคัญที่มีอิทธิพลต่อการหล่อหลอมบัณฑิตแพทย์ให้เป็นผู้สร้างการเปลี่ยนแปลง และวิธีการจัดการเรียนการสอนสำหรับศาสตร์ระบบสุขภาพ (454 views)
- 04) Teaching Health Systems Science (HSS) in Postgraduate Education (489 views)
- 05) Assessment of Health Systems Science Competencies in Medical Schools (380 views)
- 06) Message from Deputy Dean (286 views)
- 07) Students’ voice: Students' Perspectives on Lesson in Health Systems Science (305 views)
- 08) เชิด - ชู: บทสัมภาษณ์ผู้ได้รับรางวัลทุนเจ้าพระยาพระเสด็จสุเรนทราธิบดี ประจำปี 2566 (215 views)
- 09) สับ สรรพ ศัพท์: ระบบนิเวศของการดูแลสุขภาพ, การดูแลรักษาแบบเน้นคุณค่า, สุขภาพประชากร, และวิธีคิดเชิงระบบ (497 views)
- 10) Educational movement: Health Systems Science Education in Thai Health Science Schools (246 views)
- 11) SHEE sharing: แพทย์ยุคใหม่กับแนวคิดพลเมืองของระบบสุขภาพ (261 views)
- 12) SHEE Research - Considering the Belmont Report in Health Science Education Research (2): Justice (256 views)
- 13) Click&Go with Technology - How Should We Teach Health Systems Science in the Age of Artificial Intelligence (283 views)
- 14) SHEE Podcast (214 views)
- 15) Gallery (206 views)
09
สับ สรรพ ศัพท์
แพทย์ใช้ทุน
ศูนย์ความเป็นเลิศด้านการศึกษาวิทยาศาสตร์สุขภาพ (SHEE)
คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล

บางคำอาจมีความหมายค่อนข้างตรงตัวแต่ท่านผู้อ่านอาจยังไม่คุ้นชินกับบริบทของนิยามเหล่านี้ในระบบการศึกษาวิทยาศาสตร์สุขภาพและการนำมาใช้ในการเรียนการสอน จึงอยากขอชักชวนทุกท่าน ทำความเข้าใจความหมายและการนำศัพท์ทั้ง 4 คำมาประยุกต์ใช้ในการเรียนการสอนในอนาคต

ระบบนิเวศของการดูแลสุขภาพ (healthcare ecosystem) คือ เครือข่ายขององค์กรและบุคลากรสหสาขาวิชาชีพด้านสุขภาพซึ่งทำงานร่วมกัน มีปฏิสัมพันธ์กันภายในระบบ เพื่อให้บริการด้านสาธารณสุขแก่ผู้ป่วย มีตั้งแต่ระดับมหภาคไปจนถึงจุลภาค หากองค์ประกอบของระบบนิเวศมีการดำเนินงานที่ไม่สอดคล้องกัน อาจนำไปสู่เป้าหมายในการให้บริการสุขภาพที่แตกต่างกันในแต่ละบุคคลและหน่วยงาน
องค์ประกอบของระบบสุขภาพเปรียบเสมือนระบบนิเวศที่มีผู้ป่วยเป็นศูนย์กลาง เป็นระบบซึ่งประกอบด้วยปัจจัยหลัก 5 ประการ ได้แก่
1. หน่วยบริการสุขภาพ (Care Delivery Domain) คือหน่วยงานและบุคลากรซึ่งเป็นด่านหน้าที่จะเจอผู้ป่วยเป็นกลุ่มแรก เช่น หน่วยบริการสุขภาพปฐมภูมิ โรงพยาบาล ศูนย์ดูแลผู้สูงอายุ2. สถาบันการศึกษา (Knowledge Domain) คือผู้ทำวิจัยและดูแลด้านการศึกษาวิทยาศาสตร์สุขภาพ เช่น โรงเรียนวิทยาศาสตร์สุขภาพ ศูนย์วิจัย บริษัทเวชภัณฑ์
3. ผู้รับผิดชอบค่าใช้จ่าย (Payer Domain) คือผู้จ่ายเงินให้กับระบบบริการสุขภาพ เช่น ประชาชนผู้รับบริการ บริษัทประกันภัย นักลงทุน หน่วยงานภาครัฐ
4. ฝ่ายกฎหมายทางการแพทย์และสุขภาพ(Medical-Legal Domain) เป็นผู้ดูแลด้านคดีความซึ่งเกิดจากการให้บริการทางการแพทย์ ซึ่งมักเกิดจากทุรเวชปฏิบัติ
5. หน่วยงานกำกับดูแล (Regulatory Domain) คือผู้มีอำนาจเหนือฝ่ายอื่นๆ ในทางนิติบัญญัติ เช่นรัฐบาล หน่วยงานระดับจังหวัด
ระบบนิเวศของการดูแลสุขภาพอาจปรับเปลี่ยนได้ตลอด ไม่ว่าจากการเปลี่ยนแปลงของประชากร บุคลากร ความต้องการของแต่ละฝ่าย หรือการพัฒนาของเทคโนโลยีซึ่งนำมาใช้ในระบบ การผลิตแพทย์และบุคลากรสุขภาพจึงต้องอาศัยความเข้าใจในระบบนิเวศดังกล่าว เพื่อให้เป็นสมาชิกหรือผู้นำที่ดีได้ในอนาคต
การสอนในโรงเรียนวิทยาศาสตร์สุขภาพ
ภาคเวชศาสตร์ครอบครัวจัดให้นักศึกษาแพทย์ชั้นปีที่ 4-5 มีการศึกษาดูงานภายนอกโรงเรียนแพทย์ ติดตามดูงานที่หน่วยบริการปฐมภูมิหรือศูนย์บริการสาธารณสุขซึ่งนักศึกษาเลือกเอง อาจอยู่ใกล้ชุมชนที่นักศึกษาอาศัยอยู่ อภิปรายร่วมกับสหสาขาวิชาชีพที่หน่วยงานนั้นถึงประเด็นปัญหาที่แต่ละหน่วยงานพบ หลังจากนั้นเมื่อกลับมาถกถามถึงประเด็นที่เจอ
นักศึกษาแพทย์ตั้งข้อสังเกตว่าแพทย์ที่ศูนย์บริการสาธารณสุขแห่งหนึ่งส่งตรวจทางห้องปฏิบัติการมากเกินความจำเป็น เนื่องจากกลัวเกิดความผิดพลาดและถูกฟ้องร้องในภายหลัง ในขณะที่พยาบาลที่ศูนย์ฯ ให้ความเห็นว่า การส่งตรวจเหล่านั้น ทำให้ผู้ป่วยต้องรอใช้บริการนานขึ้น นักเทคนิคการแพทย์ต้องเจาะเลือดผู้ป่วยปริมาณมากขึ้น และองค์กรต้องเสียค่าใช้จ่ายเพิ่มในการส่งตรวจ เมื่อมีผู้ป่วยที่ชำระเงินเองนำค่าใช้จ่ายไปเบิกกับบริษัทประกันภายหลัง ก็ไม่สามารถเบิกได้เนื่องจากบริษัทประกันเห็นว่าเป็นการส่งตรวจเกินความจำเป็น
อาจารย์ผู้สอนจึงตั้งประเด็นปัญหาให้นักศึกษาอภิปรายถึงบริบทของการแก้ปัญหาในแต่ละภาคส่วน รวมถึงอุปสรรคที่อาจเกิดขึ้น (case-based learning) สิ่งที่แต่ละหน่วยงานคาดหวัง และความขัดแย้งกันของเป้าหมายเหล่านั้น เพื่อให้นักศึกษาได้ฝึกการมองจากหลายแง่มุม ไม่ใช่ในฐานะบุคลากรคนหนึ่งเท่านั้นแต่เป็นในฐานะผู้นำระบบ
ตัวอย่างการอภิปรายประเด็นปัญหาข้างต้น
- หน่วยบริการสุขภาพ (Care Delivery Domain) : ปรับเปลี่ยนการทำงาน เช่น มีระบบการป้อนกลับ (feedback) กลับไปยังแพทย์ผู้สั่งตรวจทางห้องปฏิบัติการจากการประชุมประจำเดือนว่ามีการส่งตรวจมากเกินความจำเป็น สร้างระบบนัดผู้ป่วยมาเจาะเลือดล่วงหน้าโดยจำกัดปริมาณผู้รับบริการในแต่ละวัน และจัดให้มาตามเวลานัด ชั่วโมงละ 30 ราย
- สถาบันการศึกษา (Knowledge Domain) : สอนให้นักศึกษาแพทย์ส่งตรวจอย่างเหมาะสม โดยคำนึงถึงค่าใช้จ่ายและทรัพยากรที่ต้องใช้ในการตรวจแต่ละครั้ง
- ผู้รับผิดชอบค่าใช้จ่าย (Payer Domain) : ประเมินความเหมาะสมของการเบิกจ่ายของบริษัทประกันว่าถูกพิจารณาโดยบุคลากรทางการแพทย์หรือไม่ สามารถใช้เกณฑ์อื่น ๆ ร่วมตัดสินได้หรือไม่ เช่นสามารถตรวจไม่จำกัดจำนวนรายการแต่ให้วงเงิน 3,000 บาท เป็นต้น
- ฝ่ายกฎหมายทางการแพทย์และสุขภาพ (Medical-Legal Domain) : ตรวจสอบความถูกต้องในเวชปฏิบัติเมื่อมีการฟ้องร้อง ว่าความผิดพลาดทางการแพทย์นั้นเกิดจากไม่ส่งตรวจทางห้องปฏิบัติการจริงหรือไม่ มีการซักประวัติและตรวจร่างกายบันทึกไว้หรือไม่ว่าการตรวจแต่ละอย่างมีความจำเป็นเท่าใด
- หน่วยงานกำกับดูแล (Regulatory Domain) : ออกนโยบายในการส่งตรวจทางห้องปฏิบัติการให้จำกัดการส่งตรวจเท่าที่จำเป็นและอาจต้องผ่านการพิจารณาจากแพทย์เฉพาะทางหรือนักเทคนิคการแพทย์เมื่อต้องส่งตรวจรายการที่มีราคาแพงหรือต้องส่งตรวจกับหน่วยงานภายนอก และสร้างความคุ้มครองให้กับแพทย์ซึ่งตรวจอย่างเหมาะสมแล้ว แต่ถูกฟ้องร้องจากภาวะซึ่งไม่คาดคิด เช่น ผู้ป่วยเสียชีวิตจากภาวะแทรกซ้อนซึ่งได้พยายามป้องกันแล้ว
การดูแลรักษาแบบเน้นคุณค่า มีเป้าหมายในการมอบสิ่งที่มีคุณค่าให้แก่ผู้ป่วย The National Academy of Medicine (NAM) ประเทศสหรัฐอเมริกาได้ให้คำนิยาม การดูแลรักษาที่มีคุณค่า (high-value care) ว่าเป็น “การรักษาที่ดีที่สุดสำหรับผู้ป่วยคนหนึ่ง ซึ่งให้ผลลัพธ์ที่น่าพึงพอใจภายใต้สถานการณ์ที่เป็นอยู่ และมีค่าใช้จ่ายที่เหมาะสม” องค์ประกอบต่างๆ ของระบบนิเวศการดูแลสุขภาพล้วนต้องการการดูแลรักษาที่มีคุณค่า จึงต้องอาศัยความร่วมมือจากทุกภาคส่วนในทุกระดับ
แม้จะนิยามได้ยากว่าคุณค่าในการดูแลรักษาหมายถึงอะไร แต่ The National Academy of Medicine (NAM) ได้กำหนดหลักซึ่งเป็นที่ยอมรับในการประเมินคุณค่านี้ คือ STEEEP ประกอบด้วย ความปลอดภัย (safe), ความรวดเร็ว (timely), ประสิทธิภาพ(effective), ความคุ้มค่า (efficient), ความยุติธรรม (equitable) และการถือเอาผู้ป่วยเป็นจุดศูนย์กลาง (patient-centered) แปลเป็นสูตรคำนวณ ดังนี้
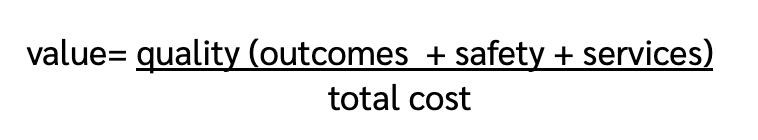
ผลลัพธ์ (outcomes) อาจหมายถึงอัตราการเกิดภาวะแทรกซ้อน อัตราการเสียชีวิตของผู้ป่วย หรือประสิทธิภาพในการทำงานของบุคลากร ซึ่งหมายที่จะวัดผลในด้านประสิทธิภาพ (effective) และการถือเอาผู้ป่วยเป็นจุดศูนย์กลาง (patient-centered) จากแนวคิด STEEEP รวมทั้งความแตกต่างกันของผลลัพธ์อาจบ่งบอกถึงความยุติธรรม (equitable) เมื่อพิจารณาข้อมูลอื่นของประชากรร่วมด้วย เช่น เศรษฐานะ เป็นต้น
ความปลอดภัย (safety) อาจคำนวณได้จากอัตราการติดเชื้อ หรือความผิดพลาดทางการแพทย์ ซึ่งใช้วัดผลข้อแรกจาก STEEEP (safe)
การบริการ (services) อาจวัดได้จากความพึงพอใจของผู้ป่วย หรือระยะเวลาในการรอตรวจและทำหัตถการ ไปจนถึงความสามารถในการเข้าถึงบริการต่าง ๆ เมื่อคำนึงถึงค่าใช้จ่าย เป็นการวัดผลความรวดเร็ว (timely) และความยุติธรรม (equitable)
American College of Physicians (ACP) ได้ระบุถึง การสอน high value care ไว้ว่ามี 5 ขั้นตอนด้วยกัน ได้แก่
2. ลดหรือยกเลิกการตรวจรักษาที่ไม่มีประโยชน์หรือเป็นอันตราย
3. เลือกการตรวจรักษาและทรัพยากรเพื่อประโยชน์สูงสุด โดยทำอันตรายน้อยที่สุด และลดค่าใช้จ่ายให้น้อยลง
4. สร้างแผนการรักษาตามความต้องการและความกังวลของผู้ป่วย
5. พิจารณาการวางแผนในเชิงระบบเพื่อพัฒนาผลลัพธ์ ลดการเกิดอันตรายกับผู้ป่วย และลดการสร้างขยะจากการใช้ทรัพยากร
การสอนในโรงเรียนวิทยาศาสตร์สุขภาพ
ตัวอย่างเคสที่สามารถนำมาให้นักศึกษาพิจารณาวิธีการรักษาแบบเน้นคุณค่า
ผู้ป่วยชายอายุ 2 ปี ปฏิเสธโรคประจำตัว ประวัติคลอดปกติ จำหน่ายออกจากรพ. พร้อมมารดา มาที่แผนกผู้ป่วยนอกด้วยอาการถ่ายอุจจาระเป็นน้ำเหลวจำนวน 6 - 7 รอบ 1 วันก่อนมารพ. ทานอาหารได้น้อย คลื่นไส้แต่ไม่อาเจียน วิ่งเล่นน้อยลง พูดจาโต้ตอบกับมารดาได้ ตรวจร่างกายพบสัญญาณชีพปกติร่วมกับ signs of mild dehyradion มารดาเป็นกังวลมาก ต้องการให้ผู้ป่วยนอนโรงพยาบาลและได้รับสารน้ำทางหลอดเลือดเนื่องจากผู้ป่วยแทบไม่ยอมทานอาหารเลย แพทย์ที่ OPD จึงตัดสินใจ admit ต่อมาในคืนเดียวกัน มีเคสที่หนักกว่าต้องการใช้เตียงในหอผู้ป่วย แต่เตียงเต็ม จึงทำให้เกิดความขัดแย้งขึ้น และมีการกล่าวหาว่าแพทย์ admit เคสโดยไม่จำเป็น ควรแก้ปัญหาดังกล่าว โดยเน้นการรักษาแบบ high value care อย่างไร

ในศตวรรษที่ 21 นี้ แพทย์ไม่ได้มีบทบาทเพียงดูแลสุขภาพของประชาชนแต่ละบุคคลเท่านั้น แต่ยังต้องดูแลสุขภาพของประชากรในแบบองค์รวมด้วย เนื่องจากมนุษย์อยู่ร่วมกันเป็นสังคม เป็นกลุ่มประชากร Geoffrey Rose ผู้เชี่ยวชาญด้านระบาดวิทยาคลินิกได้กล่าวว่า กรอบความคิดด้านสุขภาพประชากรคือ การเชื่อมต่อความรู้ทางคลินิกเข้ากับการดูแลสุขภาพของทั้งบุคคล ระบาดวิทยา ระบบสาธารณสุข ซึ่งมุ่งเน้นไปที่ผลกระทบของปัจจัยเหล่านั้นต่อกลุ่มประชากร โดยแต่เดิมองค์ความรู้เหล่านี้ถูกมองว่าเป็นคนละวิชา ไม่เกี่ยวข้องกันโดยตรง
มีปัจจัยดังต่อไปนี้ที่ส่งผลต่อสุขภาพของประชากร
1. ปัจจัยทางชีวะ-จิต-สังคมของบุคคล (biopsychosocial development) เช่น ช่วงอายุ พฤติกรรมการสูบบุหรี่ ความเครียด2. ปัจจัยทางเศรษฐานะ (socioeconomic factors)
3. ปัจจัยทางด้านสิ่งแวดล้อม เช่น สภาพภูมิอากาศ
4. ระบบสาธารณสุขและระบบสุขภาพของพื้นที่ที่ประชากรอาศัยอยู่ เช่นการเข้าถึงสถานพยาบาลใกล้บ้าน
5. ความสัมพันธ์ในระดับประเทศและระหว่างประเทศ
เพื่อที่จะให้แพทย์ดูแลสุขภาพของประชากรได้ จึงต้องสอนนักศึกษาในโรงเรียนวิทยาศาสตร์สุขภาพให้คิดคำนึงถึงปัจจัยเหล่านี้
องค์ประกอบหลัก 4 ด้านของสุขภาพประชากร (4 Pillars of Population Health) ประกอบด้วย
1. การจัดการโรคเรื้อรัง (Chronic care management)
2. คุณภาพและความปลอดภัย (Quality and safety)
3. การสาธารณสุข (Public health)
4. นโยบายสุขภาพ (Health policy)
เนื่องจาก เดิมทีหลักสูตรในโรงเรียนวิทยาศาสตร์สุขภาพก็ถูกอัดแน่นด้วยเนื้อหาและรายวิชาอยู่แล้ว จึงเป็นการยากที่จะเพิ่มรายวิชาระบบสุขภาพเข้าไปอีก อย่างไรก็ตาม การสอนเกี่ยวกับศาสตร์ระบบสุขภาพนี้ก็เป็นสิ่งจำเป็นอย่างมาก จึงควรผนวกองค์ความรู้เข้ากับการเรียนการสอนที่มีอยู่เดิม เช่น การอภิปรายประเด็นปัญหาเรื่องการรักษาภาวะความดันโลหิตสูง ซึ่งเป็นโรคเรื้อรังและน่าจะถูกสอนในรายวิชาอายุรศาสตร์หรือเวชศาสตร์ครอบครัว อาจขยายประเด็นการสอนเพิ่มเติม เช่น
- ความรู้ที่ถูกสอนอยู่เดิม: พยาธิกำเนิดของโรค อาการวิทยา การตรวจร่างกาย การวินิจฉัย การรักษา และการป้องกันภาวะแทรกซ้อน
- การนำวิทยาศาสตรระบบสุขภาพมาผนวกรวมกับการสอน
- ปัจจัยทางชีวะ-จิต-สังคมของบุคคล (biopsychosocial development) เช่น ช่วงอายุ พฤติกรรมการรับประทานอาหาร การสูบบุหรี่และใช้ยาหรือสารเสพติด ความเครียด การอยู่ในสังคมเมืองหรือสังคมชนบท ส่งผลต่อตัวโรคอย่างไร
- ปัจจัยทางเศรษฐานะ (socioeconomic factors) ส่งผลต่ออัตราการเกิดโรคและภาวะแทรกซ้อนอย่างไร ยาที่ผู้ป่วยแต่ละกลุ่มสามารถเข้าถึงได้ การสอนวิธีใช้ทั้งยาในบัญชียาหลักแห่งชาติและยานอกบัญชีฯ ให้เกิดผลสูงสุด
- ปัจจัยทางด้านสิ่งแวดล้อม เช่น สภาพภูมิประเทศซึ่ง อาจส่งผลต่อพฤติกรรมการรับประทานอาหารและการออกกำลังกาย กิจกรรมในชีวิตประจำวัน เช่น ประชาชนบางภูมิภาคอาจรับประทานอาหารที่มีโซเดียมสูงกว่าอีกภูมิภาคหนึ่ง
- ระบบสาธารณสุขและระบบสุขภาพของพื้นที่ที่ประชากรอาศัยอยู่ เช่น การเข้าถึงสถานพยาบาลใกล้บ้าน การดูแลในเชิงรุก การคัดกรอง บทบาทของอาสาสามัครสาธารณสุขประจำหมู่บ้าน (อสม.) การติดตามการรักษาในผู้ป่วยกลุ่มที่มีความเสี่ยงจะไม่มาติดตามการรักษา
- ความสัมพันธ์ในระดับประเทศและระหว่างประเทศ เช่น การจัดทำแนวทางเวชปฏิบัติในการรักษาโรคความดันโลหิตสูงทั้งของประเทศไทยและในระดับนานาชาติ (guidelines) การจัดทำคะแนนประเมินความเสี่ยง CV score ของแต่ละประเทศหรือกลุ่มชาติพันธ์ ความร่วมมือระหว่างประเทศในการทำวิจัยเพื่อค้นหาแนวทางกาารรักษาและป้องกันใหม่ ๆ
โดยการจัดการศึกษาแบบดั้งเดิม แพทย์มักถูกเน้นย้ำเรื่องความสำคัญของความรู้เกี่ยวกับร่างกาย เช่นกายวิภาค พยาธิวิทยา พยาธิกำเนิดของโรคต่าง ๆ และมุ่งไปที่การวินิจฉัยโรคและวางแผนการรักษา แต่ความเป็นจริงแล้ว การรักษาผู้ป่วยซับซ้อนกว่านั้นมาก เนื่องจากมีหลายปัจจัยให้คำนึงถึง เช่น ค่าใช้จ่ายในการรักษา การเข้าถึงระบบสุขภาพ ข้อบังคับกฎหมาย ทำให้ส่วนงานบริหารและการร่างนโยบายอาศัยบุคลากรภายนอกเป็นหลัก อย่างไรก็ตาม บุคลากรภายนอกอาจไม่เข้าใจปัญหาซึ่งเกี่ยวข้องกับการรักษาและผู้ป่วยโดยตรง แพทย์จึงควรเรียนรู้บทบาทในการดูแลแบบองค์รวมมากขึ้น
วิธีคิดเชิงระบบ คือ การคิดโดยคำนึงถึงส่วนต่าง ๆ ของระบบ และความเกี่ยวข้องกันของส่วนต่าง ๆ เหล่านั้น ตัวแปรทั้งที่มองเห็นและมองไม่เห็น ไปจนถึงการเปลี่ยนแปลงที่เกิดขึ้นในระบบ ในที่สุดก็จะสามารถมองเห็นภาพรวมของระบบได้ ตรงกันข้ามกับวิธีคิดเชิงเส้นตรง (linear thinking) ซึ่งเป็นการคิดแบบเป็นขั้นตอน คิดจากปัญหาหนึ่ง สู่วิธีแก้แบบหนึ่งเป็นผลลัพธ์ เหมือนกับการคิดว่า “คนป่วยก็ให้ยารักษา” แต่ไม่ได้คำนึงถึงปัจจัยแวดล้อม
การสอนในโรงเรียนวิทยาศาสตร์สุขภาพ
อาจารย์ยกตัวอย่างเคสให้นักศึกษาวิเคราะห์ ผู้ป่วยต้องได้รับยาเคมีบำบัดเพื่อรักษาโรคมะเร็ง พร้อมกันนั้น ท่านซึ่งเป็นแพทย์เจ้าของไข้ได้จ่ายยาแก้คลื่นไส้อาเจียนให้ผู้ป่วยไปด้วย โดยแนะนำวิธีการใช้ยาและข้อบ่งชี้ให้กับผู้ป่วยและครอบครัวก่อนจำหน่ายผู้ป่วยแล้ว เมื่อผู้ป่วยกลับบ้าน ญาติต้องพาผู้ป่วยกลับมาห้องฉุกเฉินตอนกลางดึกเนื่องจากผู้ป่วยมีอาการคลื่นไส้อาเจียนมาก โดยญาติแจ้งว่า ไม่ได้รับยาไปเนื่องจากมีผู้รอรับบริการที่หน่วยจ่ายยาเป็นจำนวนมาก จึงคิดจะกลับมารับยาในวันรุ่งขึ้นแทน ให้นักศึกษาวิเคราะห์สถานการณ์ดังกล่าวและคิดหาแนวทางแก้ไขจากหลักการ systems thinking
ตัวอย่างการคิดในรูปแบบ systems thinking จากสถานการณ์ข้างต้น
- ปรับเปลี่ยนมุมมองเพื่อทำความเข้าใจทุกฝ่าย เช่น เข้าใจถึงความตึงเครียดและความท้าทายในหลายด้านที่ญาติของผู้ป่วยต้องประสบในการดูแลผู้ป่วยมะเร็งที่นอนโรงพยาบาล ทำความเข้าใจว่าญาติอาจมีภาระหน้าที่ต้องรับผิดชอบทำให้ไม่สามารถรอรับยาได้ หรือเภสัชกรที่ประจำ ณ ห้องจ่ายยามีปริมาณไม่เพียงพอต่อผู้รับบริการ ทำให้การจัดยาเป็นไปได้ช้ากว่ากำหนด ไม่มีระบบการจัดการคิวหน้าห้องจ่ายยาที่เหมาะสมจึงเกิดการแซงคิวกัน เนื่องจากทุกคนต่างรู้สึกว่าตนรอมานานแล้ว
- พิจารณาถึงผลกระทบในระยะสั้น ระยะยาว และผลกระทบที่ไม่ได้เจตนาให้เกิดขึ้น ได้แก่ ในระยะสั้น ญาติและผู้ป่วยต้องเดินทางกลับมาโรงพยาบาลอีกครั้งในกลางดึก ในระยะยาว ญาติของผู้ป่วยอาจสูญเสียความมั่นใจในการดูแลผู้ป่วย และมองระบบสุขภาพเปลี่ยนไป ผลกระทบอื่น ๆ ที่ไม่ได้เจตนา เช่นญาติผู้ป่วยต้องนำหลานซึ่งยังอายุน้อยไปฝากให้เพื่อนดูแล ขณะที่พาผู้ป่วยมาโรงพยาบาล และต้องจัดหารถเพื่อเดินทางในตอนกลางคืน
- มองปัญหาแบบรอบด้าน พยายามไม่ด่วนสรุป เก็บข้อมูลการจ่ายยาของห้องยาย้อนหลัง 6 ถึง 12 เดือน และศึกษาสถิติของผู้ป่วยที่ไม่ได้รับยากลับบ้านหลังจำหน่าย ขอนัดประชุมร่วมกับทีมสหสาขาวิชาชีพเพื่อลดความแออัดของผู้ใช้บริการหน่วยจ่ายยา
- ใช้ความเข้าใจระบบนิเวศของการดูแลสุขภาพเพื่อร่างนโยบายแก้ไขและปรับปรุงการบริการ หลังจากทำความเข้าใจระบบการจ่ายยาผู้ป่วยในแล้ว แจ้งทีมแพทย์ให้เตรียมสั่งยาสำหรับผู้ป่วยไว้ล่วงหน้า เพื่อให้หน่วยจ่ายยาได้มีเวลาจัดเตรียม ประสานงานกับทีมพยาบาลหอผู้ป่วยให้เบิกยามาก่อนที่จะจำหน่ายผู้ป่วย เพื่อให้ผู้ป่วยได้รับยาอย่างแน่นอน และลดความแออัดบริเวณที่นั่งรอด้านหน้าหน่วยจ่ายยา โดยเพิ่มเป็นหนึ่งในข้อปฏิบัติ (checklists) ที่ต้องทำก่อนจำหน่ายผู้ป่วย พร้อมกันนั้นขอความร่วมมือจากเภสัชกรให้ตรวจสอบว่า ผู้ป่วยได้รับยาเรียบร้อยแล้วหรือไม่
References
- Armstrong RW, Mantel M, Walraven G, Atwoli L, Ngugi AK. Medical education and population health—A framework in the design of a new undergraduate program. Front Public Health 2022;10:1068092.
- Bartoletta KM, Starr SR. Health Systems Science. Adv Pediatr 2021;68:1–19.
- Gonzalo JD, Chang A, Dekhtyar M, Starr SR, Holmboe E, Wolpaw DR. Health Systems Science in Medical Education: Unifying the Components to Catalyze Transformation. Acad Med 2020;95(9):1362–70.
- Skochelak S, Hammoud M, Lomis K. Health Systems Science. 2nd ed. Elsevier; 2021.
- Thelen J, Sant Fruchtman C, Bilal M, Gabaake K, Iqbal S, Keakabetse T, et al. Development of the Systems Thinking for Health Actions framework: a literature review and a case study. BMJ Glob Health 2023;8(3):e010191.
- โครงการร่วมผลิตแพทย์เพิ่มเพื่อชาวชนบท. Introduction Health Systems Science for Medical Education. 1st ed. 2019.
พญ.ชนัยชนม์ สมิทธิลีลา
แพทย์ใช้ทุน
ศูนย์ความเป็นเลิศด้านการศึกษาวิทยาศาสตร์สุขภาพ (SHEE)
คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล
email :











