- 01) Executive Talk: Educating Health Systems Science in a Medical School (432 views)
- 02) Teaching Health Systems Science and Systems Thinking for Complex Problem-Solving in Health Systems (600 views)
- 03) ปัจจัยสำคัญที่มีอิทธิพลต่อการหล่อหลอมบัณฑิตแพทย์ให้เป็นผู้สร้างการเปลี่ยนแปลง และวิธีการจัดการเรียนการสอนสำหรับศาสตร์ระบบสุขภาพ (454 views)
- 04) Teaching Health Systems Science (HSS) in Postgraduate Education (489 views)
- 05) Assessment of Health Systems Science Competencies in Medical Schools (380 views)
- 06) Message from Deputy Dean (287 views)
- 07) Students’ voice: Students' Perspectives on Lesson in Health Systems Science (305 views)
- 08) เชิด - ชู: บทสัมภาษณ์ผู้ได้รับรางวัลทุนเจ้าพระยาพระเสด็จสุเรนทราธิบดี ประจำปี 2566 (216 views)
- 09) สับ สรรพ ศัพท์: ระบบนิเวศของการดูแลสุขภาพ, การดูแลรักษาแบบเน้นคุณค่า, สุขภาพประชากร, และวิธีคิดเชิงระบบ (497 views)
- 10) Educational movement: Health Systems Science Education in Thai Health Science Schools (246 views)
- 11) SHEE sharing: แพทย์ยุคใหม่กับแนวคิดพลเมืองของระบบสุขภาพ (261 views)
- 12) SHEE Research - Considering the Belmont Report in Health Science Education Research (2): Justice (256 views)
- 13) Click&Go with Technology - How Should We Teach Health Systems Science in the Age of Artificial Intelligence (283 views)
- 14) SHEE Podcast (214 views)
- 15) Gallery (206 views)
02
Teaching Health Systems Science and Systems Thinking for Complex Problem-Solving in Health Systems
โรงเรียนแพทย์รามาธิบดี สถาบันการแพทย์จักรีนฤบดินทร์
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล

การเรียนรู้ของวิชาชีพแพทย์มีการเปลี่ยนแปลงไปอย่างมากในศตวรรษที่ผ่านมา จากเดิมที่แพทย์มักปฏิบัติหน้าที่อย่างอิสระ โดยอาศัยเพียงความรู้เชิงชีวการแพทย์ (biomedical knowledge) และทักษะส่วนบุคคล (individual skills) ปัจจุบันแพทย์จำเป็นต้องทำงานในระบบสุขภาพ (health systems) ที่มีความซับซ้อน มีปัจจัยกำหนดสุขภาพของผู้ป่วยจำนวนมากที่เชื่อมโยงถึงกัน และการดูแลรักษาผู้ป่วยขึ้นอยู่ทรัพยากรที่มีอยู่อย่างจำกัด [1,2] นอกจากนั้น ความซับซ้อนของระบบเหล่านี้ยังถูกกำหนดโดยปัจจัยต่าง ๆ ในสังคมสมัยใหม่ เช่น ความต้องการด้านสุขภาพของผู้ป่วยที่เปลี่ยนไป ภาระงานของบุคลากรทางการแพทย์ที่มากขึ้น เทคโนโลยีที่ก้าวหน้ามากขึ้นอย่างรวดเร็ว วิธีการทำงานของแพทย์เปลี่ยนแปลงอย่างรวดเร็วภายใต้การปฏิรูประบบสุขภาพที่มีพลวัตสูง รวมทั้งการรับมือกับความท้าทายด้านสุขภาพในโลกไร้พรมแดน (global health challenges) [3,4]
การทำงานด้านแพทยศาสตรศึกษาแบบดั้งเดิมมีพื้นฐานวางอยู่บนสองเสาหลัก ได้แก่ “วิทยาศาสตร์พื้นฐาน” (basic science) และ “วิทยาศาสตร์คลินิก” (clinical science) ซึ่งแม้จะมีความสำคัญมากแต่อาจไม่เพียงพอสำหรับการทำงานของวิชาชีพแพทย์อีกต่อไป โรงเรียนแพทย์จึงต้องการสร้างบัณฑิตแพทย์ที่มีทั้งขีดความสามารถทั้งด้านการดูแลรักษาผู้ป่วยอย่างมีคุณภาพ และมีความสามารถปรับตัวเข้ากับความเป็นจริงอันซับซ้อนของระบบสุขภาพ ดังนั้น หน่วยงานด้านแพทยศาสตรศึกษาในระดับนานาชาติชี้ให้เห็นความจำเป็นของเสาหลักที่สาม เพิ่มเติมจากงานด้านแพทยศาสตรศึกษาแบบดั้งเดิมคือ “วิทยาระบบสุขภาพ” (health systems science) ซึ่งมี “กระบวนการคิดเชิงระบบ” (systems thinking) เป็นทักษะสำคัญ [1,4,5]
บทความนี้ต้องการนำเสนอบทบาทของโรงเรียนแพทย์ในการจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบเพื่อการแก้ปัญหาสุขภาพซับซ้อนในระบบสุขภาพ ซึ่งเป็นสิ่งจำเป็นในการสร้างขีดความสามารถในการแก้ปัญหา (problem-solving capacity) ให้กับแพทย์รุ่นใหม่ โดยจะอภิปรายว่าเหตุใดการเรียนรู้วิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบของแพทย์จึงมีความสำคัญต่อการทำงานของวิชาชีพแพทย์ สมรรถนะใดของนักศึกษาแพทย์ที่ควรได้รับการพัฒนา และโรงเรียนแพทย์ควรจัดการเรียนการสอนเรื่องดังกล่าวอย่างไร
2.1) จากการดูแลผู้ป่วยรายบุคคลสู่การดูแลระบบในระดับกลุ่มประชากร
การแพทย์ในอดีตมักเน้นที่การแก้ปัญหาระดับผู้ป่วยรายบุคคล (individual patient care) เช่น การวินิจฉัยโรค การเลือกวิธีรักษา และการติดตามผลลัพธ์ของการดูแลรักษา แต่การทำงานของแพทย์ในระบบสุขภาพยุคใหม่ การดูแลรักษาผู้ป่วยแต่ละคนไม่อาจแยกขาดจากการจัดการปัจจัยเชิงระบบ (system factors) [6,7] เช่น แม้ว่าแพทย์จะวินิจฉัยโรคและสั่งการรักษาถูกต้อง แต่หากแพทย์และผู้ป่วยอยู่ในระบบการดูแลรักษาที่แยกส่วน (fragmented system) อาจมีความยากลำบากที่จะทำให้ผู้ป่วยให้ความร่วมมือในการรักษาในระยะยาว (adherence) มีความต่อเนื่องของการดูแลรักษา (continuity of care) หรือเข้าถึงการดูแลรักษาโดยไม่มีอุปสรรคด้านการเงิน (affordability)
องค์ความรู้ของวิทยาระบบสุขภาพช่วยให้นักศึกษาแพทย์เข้าใจความเชื่อมโยงของประเด็นเหล่านี้ และช่วยพัฒนาสมรรถนะในการวิเคราะห์ว่าปัจจัยอะไรบ้างที่ส่งผลต่อผลลัพธ์ของผู้ป่วย ตั้งแต่พลวัตของการทำงานเป็นทีมของทีมดูแลรักษาผู้ป่วย (team dynamics) โครงสร้างองค์กรของสถานพยาบาล (organizational structures) กลไกการคลังสุขภาพ (health financing mechanisms) ไปจนถึงปัจจัยกำหนดสุขภาพทางสังคม (social determinants of health) [1,3,14] นอกจากนั้น แพทย์สามารถประยุกต์ใช้กระบวนการคิดเชิงระบบเป็นเครื่องมือทางความคิด (mental tools) ที่ช่วยให้แพทย์มองเห็นความสัมพันธ์เชื่อมโยง เข้าใจวงจรเชิงสาเหตุ (feedback loops) ที่ส่งผลต่อการทำงานของแพทย์และผลลัพธ์ด้านสุขภาพของผู้ป่วย และสามารถออกแบบวิธีการแก้ไขปัญหาที่ครอบคลุมรอบด้านสำหรับผู้ป่วยได้ [2]
2.2) ช่องว่างในหลักสูตรแพทยศาสตรบัณฑิต
แม้มีหลักฐานยืนยันความสำคัญของวิทยาระบบสุขภาพ แต่การเรียนการสอนวิทยาระบบสุขภาพอาจถูกลดบทบาทในหลักสูตรแพทยศาสตรบัณฑิตโดยทั่วไป มักถูกสอนเป็นรายวิชาแยกออกมาต่างหาก เช่น จัดการเรียนการสอนในภาควิชาเวชศาสตร์ชุมชน (community medicine) หรือเวชศาสตร์ปัองกัน (preventive medicine) ในรูปแบบที่อาจจะยังไม่เชื่อมโยงกับการเรียนการสินด้านคลินิก ทำให้นักเรียนแพทย์ไม่สามารถบูรณาการวิเคราะห์ปัญหาสุขภาพของผู้ป่วยจากการมุมมองระบบสุขภาพเข้ากับการวิเคราะห์ทางคลินิกได้อย่างแท้จริง [1,4]
ในประเทศไทย แม้การดำเนินนโยบายหลักประกันสุขภาพถ้วนหน้า (Universal Health Coverage: UHC) จะประสบความสำเร็จอย่างมาก แต่ในหลายกรณีแพทย์อาจเผชิญปัญหาการดูแลรักษาผู้ป่วยด้วยงบประมาณจำกัด (underfinancing) โรงพยาบาลที่แออัด (overburdened facilities) และโรคเรื้อรังที่เพิ่มขึ้น (rising burden of chronic illness [5] หากแพทย์ไม่มีการเรียนรู้หรือได้รับการฝึกฝนสมรรถนะด้านวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบของแพทย์ แพทย์อาจรู้สึกว่าต้องทำงานในระบบสุขภาพเหมือน “นักเทคนิค” (technicians) ที่ทำงานตามแนวทางจำกัดที่ถูกผู้กำหนดนโยบายหรือผู้บริการองค์กรกำหนดไว้แล้ว ทำให้แพทย์ขาดโอกาสหรือขาดแรงจูงใจที่จะทำงานในฐานะ “วิชาชีพ” (professionals) ที่มีสิทธิหรือความอิสระในการใช้ความรู้ในการประกอบวิชาชีพของตนเอง (autonomy) รวมทั้งอาจยังไม่สามารถทำหน้าที่เป็น “ผู้นำการเปลี่ยนแปลง” (change agents) ที่สามารถปรับปรุงและสร้างการเปลี่ยนแปลงในระบบสุขภาพได้
2.3) ความสำคัญของวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบในการทำงานของแพทย์ในระดับนานาชาติ
การแพร่ระบาดใหญ่ของโรคโควิด-19 เป็นตัวอย่างที่ชัดเจนว่ากระบวนการคิดเชิงระบบมีความสำคัญมากเพียงใด [6] หลักฐานเชิงประจักษ์แสดงให้เห็นว่าการทำงานของแพทย์ในระบบสุขภาพที่ไม่สามารถบูรณาการการทำงานทางคลินิก (clinical interventions) เข้ากับการทำงานด้านสาธารณสุข (public health interventions) ซึ่งรวมถึงการจัดการโซ่อุปทาน (supply chains) และระบบสื่อสาร (communication systems) ที่เกี่ยวข้องกับการควบคุมและป้องกันโรคโควิด-19 ได้ ล้วนเผชิญอัตราการเสียชีวิตสูงและความวุ่นวายทางสังคมมากกว่า [7] ดังนั้น การสร้างสมรรถนะด้านวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบจึงไม่ใช่การเรียนรู้เรื่องเสริมสำหรับแพทย์ แต่เป็นความจำเป็นของวิชาชีพ (professional necessity) โดยเฉพาะการทำงานระยะยาว ซึ่งแพทย์ต้องมีความสามารถในเรียนรู้เพิ่มเติมให้พร้อมรับและสามารถปรับตัวกับวิกฤตทางสุขภาพที่จะเกิดขึ้นในอนาคตได้ [8,9,10,11]

องค์ความรู้ที่เกี่ยวข้องกับวิทยาระบบสุขภาพ ได้รับการพัฒนาให้เป็นกรอบแนวคิดที่ประกอบไปด้วยองค์ความรู้ 3 กลุ่ม [1,4] ได้แก่ ขอบเขตความรู้หลัก ขอบเขตความรู้ข้ามสาขา ขอบเขตความรู้เพื่อเชื่อมโยงการประยุกต์ใช้องค์ความรู้ ดังแสดงในภาพที่ 1
3.1) ขอบเขตความรู้หลัก (core domains) ได้แก่
- โครงสร้างและกระบวนการดูแลสุขภาพ (Healthcare structures and processes)
- นโยบายสุขภาพ เศรษฐศาสตร์ และการจัดการ (Health policy, economics, and management)
- เทคโนโลยีสารสนเทศทางคลินิกและระบบสารสนเทศสุขภาพ (Clinical informatics and health IT)
- สุขภาพประชากร (Population health)
- การดูแลแบบเน้นคุณค่า (Value-based care) [8,9]
- การพัฒนาระบบสุขภาพ (Health systems improvement) [6,10]
3.2) ขอบเขตความรู้ข้ามสาขา (cross-cutting domains) ได้แก่
- ภาวะผู้นำ (leadership)
- การศึกษาแบบสหวิชาชีพ (interprofessional education)
- จริยธรรม (ethics)
- ความเป็นมืออาชีพ (professionalism)
- เวชปฏิบัติแบบอิงหลักฐาน (evidence-based practice)
3.3) ขอบเขตความรู้เพื่อเชื่อมโยงองค์ความรู้ (linking domain) ได้แก่
- กระบวนการคิดเชิงระบบ (systems thinking)
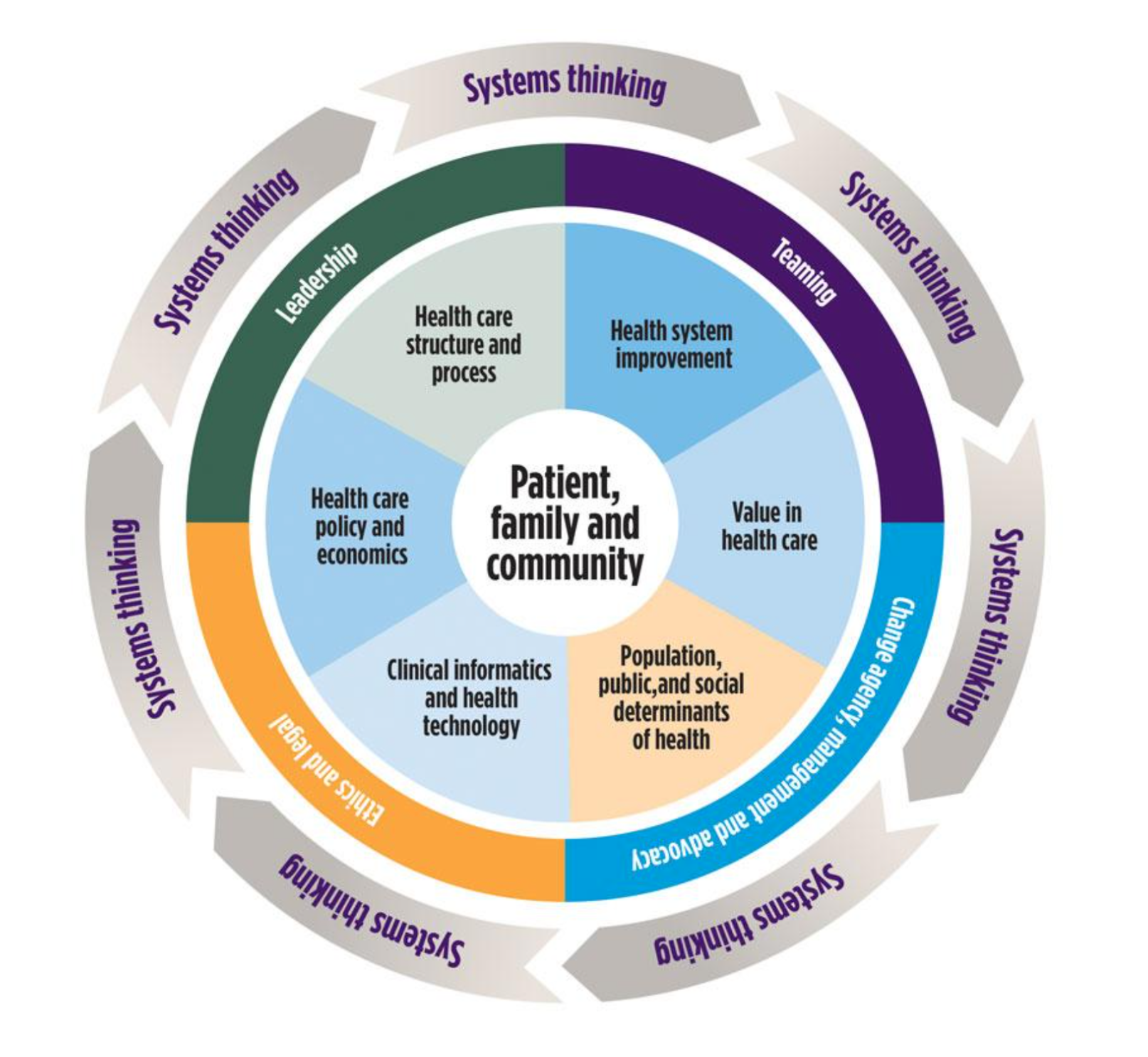 ภาพที่ 1 ขอบเขตความรู้ของวิทยาระบบสุขภาพ
ภาพที่ 1 ขอบเขตความรู้ของวิทยาระบบสุขภาพ
(ที่มา: American Medical Association, 2025) [18]
ดังนั้น องค์ความรู้ที่เกี่ยวข้องกับวิทยาระบบสุขภาพส่วนใหญ่มีการเรียนการสอนอยู่บ้างแล้วในหลักสูตรแพทยศาสตรบัณฑิตทั่วไป แต่จุดเน้นที่มักจะยังขาดหายไปในหลักสูตรฯ และเป็นสมรรถนะของแพทย์ที่ควรต้องได้รับการพัฒนาเพิ่มเติม คือ “กระบวนการคิดเชิงระบบ” (systems thinking) ซึ่งช่วยให้นักศึกษาแพทย์หรือแพทย์ในอนาคตมีทักษะสำคัญในการแก้ไขปัญหาซับซ้อนจาการเชื่อมโยงองค์ความรู้ทางวิทยาศาสตร์พื้นฐานและความรู้ทางคลินิกเข้ากับความเข้าในระบบสุขภาพที่แพทย์ทำงานอยู่ สามารถมองเห็นภาพรวม (big picture) แทนการโฟกัสเฉพาะเหตุการณ์เดี่ยว [11] สามารถวิเคราะห์โครงสร้างหาสาเหตุเชิงลึกของปัญหาสุขภาพ (underlying structures) และค้นหาจุดคานงัด (leverage points) เพื่อแก้ไขปัญหาสุขภาพที่ซับซ้อนได้ [12,13,14] และเข้าใจผลกระทบระยะยาวรวมทั้งหลีกเลี่ยงผลลัพธ์ที่ไม่ได้ตั้งใจ (unintended consequences) จากการแก้ไขปัญหาที่ซับซ้อนเหล่านั้นได้ [1,4]
ตัวอย่างวิธีการจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบในโรงเรียนแพทย์ เช่น
- Case-based และ Problem-based Learning: ใช้กรณีศึกษาเชื่อมโยงทั้งมิติคลินิกและระบบ [1,4]
- Simulation และ Debriefing: เน้นให้ผู้เรียนเข้าใจบทบาทระบบและทีมงานที่มีต่อความปลอดภัย [6,15]
- Interprofessional Education (IPE): ฝึกความร่วมมือข้ามวิชาชีพ [9,10]
- Clinical Rotations: บูรณาการการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบเข้ากับการเรียนคลินิก [1,4]
- Health Policy Labs และ Group Model Building: ใช้แนวคิดและเครื่องมือของกระบวนการคิดเชิงระบบ systems thinking ในการวิเคราะห์ปัญหาสุขภาพของผู้ป่วยในระดับกลุ่มประชากร [14]

จากตัวอย่างดังกล่าว เราสามารถพิจารณาเห็นได้ว่า วิธีการจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบในโรงเรียนแพทย์สามารถสร้างการเรียนรู้ที่บูรณาการกับการทำงานของแพทย์ในบริบทที่หลากหลายของระบบสุขภาพได้ ดังนั้น กับดักในการจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบภายในโรงเรียนแพทย์ จึงได้แก่ความเข้าใจผิดว่าการจัดการเรียนการสอนวิทยาระบบสุขภาพจำเป็นสำหรับแพทย์ที่ทำงานในระดับนโยบายหรือระดับนโยบายมหภาคเท่านั้น แต่องค์ความรู้และทักษะด้านวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบมีจุดมุ่งเน้นเรื่องการสร้างผลลัพธ์หรือการเปลี่ยนแปลงเมื่อแพทย์ต้องเผชิญกับการแก้ไขปัญหาสุขภาพที่มีความซับซ้อน ดังนั้น บัณฑิตแพทย์ที่มีสมรรถนะด้านวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบจะสามารถทำงานเป็นผู้แก้ไขปัญหา (problem solver) ในระบบสุขภาพในหลายระดับ โดยมีการเรียนรู้วิทยาระบบสุขภาพเพื่อสร้างสมรรถนะในการทำงานของแพทย์ในระบบสุขภาพระดับจุลภาคหรือระดับทีมดูแลรักษาผู้ป่วยเป็นพื้นฐาน และสามารถต่อยอดเป็นสมรรถนะในการทำงานในระดับองค์กร ระดับชาติ และระดับนานาชาติได้ ดังแสดงในภาพที่ 2
- ระบบสุขภาพระดับจุลภาค (micro-level health systems) เช่น ปรับปรุงกระบวนการดูแลผู้ป่วยในทีมและคลินิก [6] เป็นต้น
- ระบบสุขภาพระดับกลาง (meso-level health systems) เช่น เป็นผู้นำการพัฒนาโครงการปรับปรุงคุณภาพและการออกแบบองค์กร [14,15] เป็นต้น
- ระบบสุขภาพระดับมหภาค (macro-level health systems) เช่น มีบทบาทการพัฒนานโยบายและสุขภาพประชากร (population health) [12,13,16] เป็นต้น
 ภาพที่ 2 สมรรถนะด้านวิทยาระบบสุขภาพสำหรับการทำงานของแพทย์ในฐานะผู้แก้ไขปัญหา (problem solver) ในระบบสุขภาพในหลายระดับ (ที่มา : การสังเคราะห์ของผู้เขียน)
ภาพที่ 2 สมรรถนะด้านวิทยาระบบสุขภาพสำหรับการทำงานของแพทย์ในฐานะผู้แก้ไขปัญหา (problem solver) ในระบบสุขภาพในหลายระดับ (ที่มา : การสังเคราะห์ของผู้เขียน)
อย่างไรก็ตาม การจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบในโรงเรียนแพทย์ มักเผชิญกับความท้าทาย เช่น นักศึกษาไม่เห็นความเกี่ยวข้องวิทยาระบบสุขภาพกับการดูแลรักษาผู้ป่วย หรือมองว่าเป็นเนื้อหาที่เบากว่าการแพทย์เชิงชีววิทยา [3,11] วิธีแก้ไขหรือการหลีกเลี่ยงกับดักในการจัดการเรียนการสอนดังกล่าว คือการแสดงบทบาทตัวอย่างของอาจารย์แพทย์ (role model) โดยอาจารย์แพทย์ที่แสดงให้เห็นจริงในการเวชปฏิบัติของตนเองว่า การสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบส่งผลต่อคุณภาพการดูแลผู้ป่วยและความปลอดภัยอย่างไร [7,9] โดยมีการเรียนรู้ด้วยกรณีศึกษา ทั้งกรณีศึกษาในระหว่างการดูแลรักษาผู้ป่วยประจำวัน (service rounds) หรือกรณีศึกษาสำหรับการเรียนรู้การสอน เช่น grand round, morbidity and mortality conference (M&M) รวมทั้งกรณีศึกษาที่ใช้เป็นสื่อการสอนในห้องเรียน เป็นการจัดประสบการณ์การเรียนรู้ที่สำคัญ ดังแสดงในภาพที่ 3
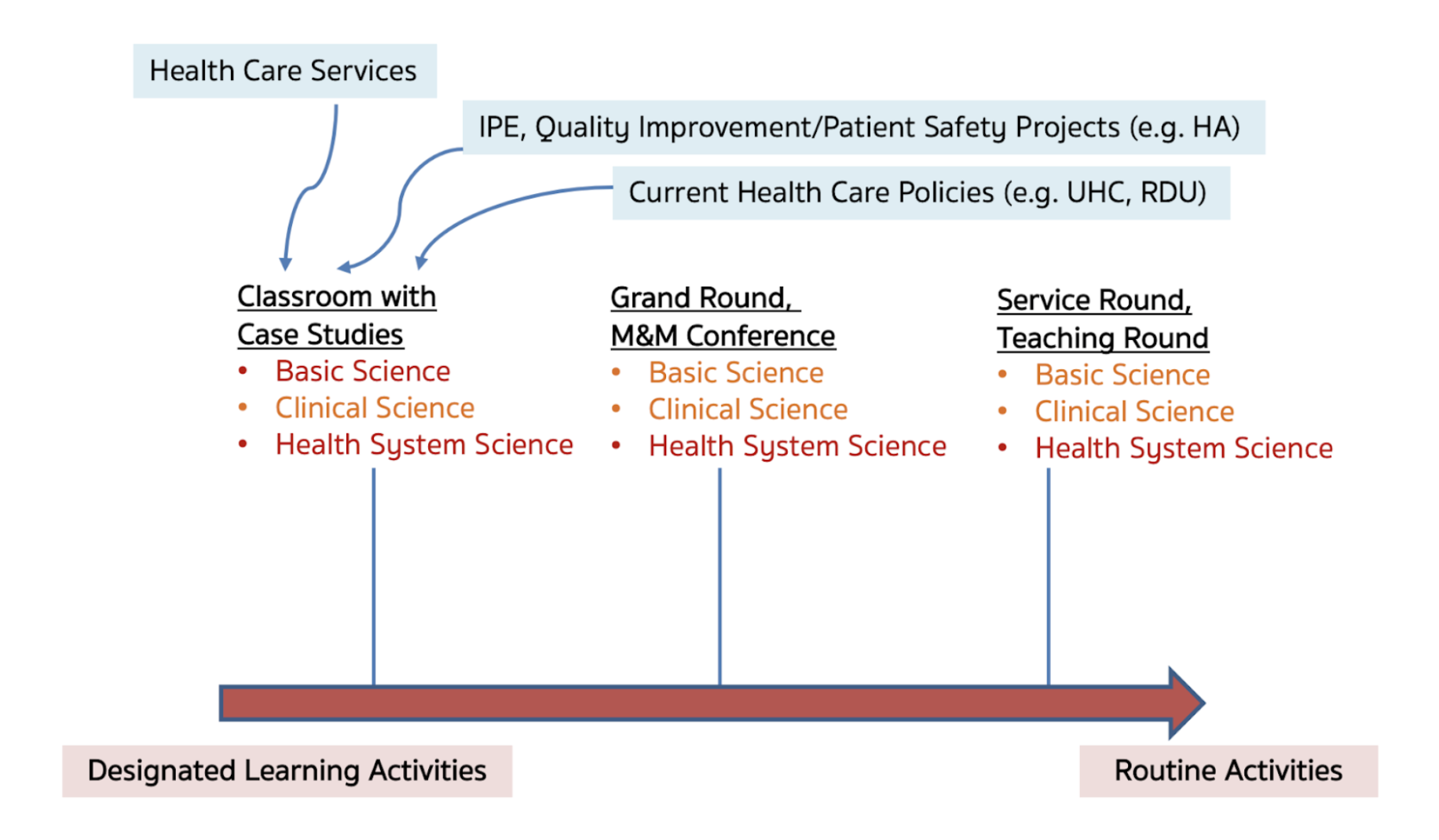 ภาพที่ 3 แนวทางการพัฒนาการจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบในโรงเรียนแพทย์จากการเรียนการสอนในห้องเรียนสู่การแสดงบทบาทตัวอย่างของอาจารย์แพทย์ในการปฏิบัติงานจริง (ที่มา : การสังเคราะห์ของผู้เขียน)
ภาพที่ 3 แนวทางการพัฒนาการจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบในโรงเรียนแพทย์จากการเรียนการสอนในห้องเรียนสู่การแสดงบทบาทตัวอย่างของอาจารย์แพทย์ในการปฏิบัติงานจริง (ที่มา : การสังเคราะห์ของผู้เขียน)
ดังนั้น การหลีกเลี่ยง “กับดัก” ในการจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบภายในโรงเรียนแพทย์ จึงไม่ควรเน้นการเพิ่มวิชาใหม่ แต่คือการสร้างทัศนคติของแพทย์ในการพัฒนาทักษะการแก้ปัญหา (problem - solving mindset) ที่ทำให้แพทย์เป็นทั้งผู้รักษาและผู้สร้างระบบสุขภาพที่ยั่งยืน [17]
ในการจัดการเรียนการสอนวิทยาระบบสุขภาพและกระบวนการคิดเชิงระบบภายในโรงเรียนแพทย์ เป็นสิ่งที่ “ขาดไม่ได้” ในหลักสูตรแพทยศาสตรบัณฑิตสมัยใหม่ เพราะช่วยเสริมสมรรถนะและกรอบความคิดเพื่อการแก้ปัญหาอย่างเป็นระบบของนักเรียนแพทย์ ทำให้บัณฑิตแพทย์รุ่นใหม่ไม่เพียงมองเห็นการดูแลรักษาผู้ป่วยเป็นแต่ละกรณีไป แต่มองเห็นระบบโดยรวม เห็นปัจจัยระยะยาว และสามารถนำการเปลี่ยนแปลงเพื่อสร้างระบบสุขภาพที่มีคุณภาพและความปลอดภัย มีประสิทธิภาพ มีความเป็นธรรม และมีความยั่งยืนได้ [6,8]
References
- Gonzalo JD, Dekhtyar M, Starr SR, Borkan J, Brunett P, Fancher T, et al. Health Systems Science Curricula in Undergraduate Medical Education. Acad Med 2017;92(1):123–31.
- Peters DH. The application of systems thinking in health: why use systems thinking? Health Res Policy Syst 2014;12:51.
- Carey G, Malbon E, Carey N, Joyce A, Crammond B, Carey A. Systems science and systems thinking for public health: a systematic review. BMJ Open 2015;5(12):e009002.
- Skochelak SE, Hawkins RE, Lawson LE, Starr SR, Borkan JM, Gonzalo JD. Health Systems Science. 2nd ed. AMA; 2020.
- Frenk J, Chen L, Bhutta ZA, Cohen J, Crisp N, Evans T, et al. Health professionals for a new century: transforming education to strengthen health systems in an interdependent world. Lancet 2010;376(9756):1923–58.
- Institute of Medicine (US). Crossing the quality chasm: a new health system for the 21st century. Washington, DC: National Academies Press; 2001.
- Donabedian A. Evaluating the quality of medical care. Milbank Mem Fund Q 1966;44(3 Suppl):166–206.
- Porter ME, Teisberg EO. Redefining Health Care: Creating Value-Based Competition on Results. Harvard Business Press; 2006.
- Bodenheimer T, Sinsky C. From triple to quadruple aim: care of the patient requires care of the provider. Ann Fam Med 2014;12(6):573–6.
- Starfield B. Primary care: balancing health needs, services, and technology. Oxford University Press; 1998.
- Greenhalgh T, Papoutsi C. Studying complexity in health services research: desperately seeking an overdue paradigm shift. BMC Med 2018;16:95.
- World Health Organization. Framework on integrated, people-centred health services. Geneva: WHO; 2016.
- World Health Organization. Global strategy on human resources for health: workforce 2030. Geneva: WHO; 2016.
- Gilson L. Health policy and systems research: a methodology reader. Geneva: WHO; 2012.
- Berwick DM, Nolan TW, Whittington J. The triple aim: care, health, and cost. Health Aff 2008;27(3):759–69.
- Levesque JF, Harris MF, Russell G. Patient-centred access to health care: conceptualising access at the interface of health systems and populations. Int J Equity Health 2013;12:18.
- Senge PM. The fifth discipline: the art and practice of the learning organization. New York: Doubleday; 1990.
- American Medical Association. Teaching Health Systems Science [Internet]. Chicago (IL): American Medical Association; [cited 2025 Sep]. Available from: https://www.ama-assn.org/education/changemeded-initiative/teaching-health-systems-science
รศ. ดร. นพ.บวรศม ลีระพันธ์
โรงเรียนแพทย์รามาธิบดี สถาบันการแพทย์จักรีนฤบดินทร์
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
email :











